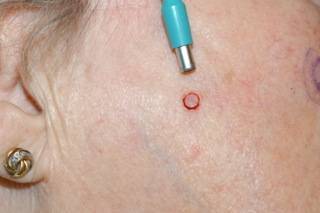
M.C. te Hoevelaken, Oorreconstructie
Maligne Huidtumor
Mohs-chirurgie
Micrografische chirurgie voor het behandelen van huidcaricinomen/
Begin jaren 40 heeft Frederick Mohs, professor in de heelkunde aan de universiteit van Wisconsin (Amerika), een manier ontwikkeld om huidcarcinomen te behandelen.
Teamleden Mohs
Met deze behandeling wordt de tumor totaal verwijderd, terwijl het gezonde weefsel gespaardblijft. De behandeling wordt uitgevoerd door een team van onder andere artsen, verpleegkundigen en technisch laboranten. We werken hierin nauw samen met de Mohs Klinieken van Nederland.
De teamleden zijn onder meer:
- de specialist die de plek uitsnijd onder plaatselijke verdoving: dermatoloog, hoofd-halschirurg of plastisch aangezicht chirurg
- een specialist cq dermatoloog die de microscopische beelden beoordeelt;
- arts-assistenten die helpen tijdens de behandeling.
- verpleegkundigen die begeleiden en helpen op de polikliniek en in de operatiekamer. De verpleegkundige geeft de u ook instructies om de wond te verzorgen na de operatie. Als u vragen heeft, of ongerust bent, kunt u dit altijd ook met haar bespreken.
- een technisch laborant heeft de taak om de weefsels zo te prepareren dat ze onder de microscoop door de specialist kunnen worden beoordeeld. De technisch laborant zult u niet ontmoeten.
Mohs micrografische chirurgie
In de loop der jaren is de door Drs. Mohs ontwikkelde techniek verder verfijnd. De officiële naam is nu Mohs micrografische chirurgie. Bij deze techniek worden de aangedane gebieden microscopisch onderzocht en worden de kwaadaardige weefsels verwijderd. De Mohs-chirurg kan daarmee de huidkanker succesvol verwijderen. Het normale weefsel wordt zo veel mogelijk gespaard, waardoor een zo optimaal mogelijk resultaat wordt bereikt met zo min mogelijk beschadiging.
Voor de wondsluiting cq reconstructie zullen we streven de littekens zo onopvallend mogelijk te maken. Er zal echter altijd iets zichtbaar zijn.
U heeft de kwaadaardige plek ingeruild voor een zo min mogelijk opvallend litteken. In negen van de tien reconstructies lukt het de wonden zo te laten genezen dat het voor andere mensen niet direct opvalt.
De operatie
Voordat de behandeling begint, wordt de huid plaatselijk verdoofd zodat u geen pijn zult voelen. Het meest zichtbare deel van de huidkanker wordt dan soms met een scherp instrument, een curette, weggeschraapt. Vervolgens wordt rondom de tumor een dunne laag weefsel chirurgisch verwijderd en in kleine deeltjes opgesneden, die onder de microscoop passen. De hoekjes worden gemerkt met een kleur waarna een kaart van het verwijderde weefsel wordt gemaakt. Het weefsel wordt bevroren, in kleine plakjes gesneden (coupes) en door de patholoog onderzocht. Om het bloeden tegen te gaan, worden de bloedvaatjes dichtgebrand en krijgt u een licht drukverband op.
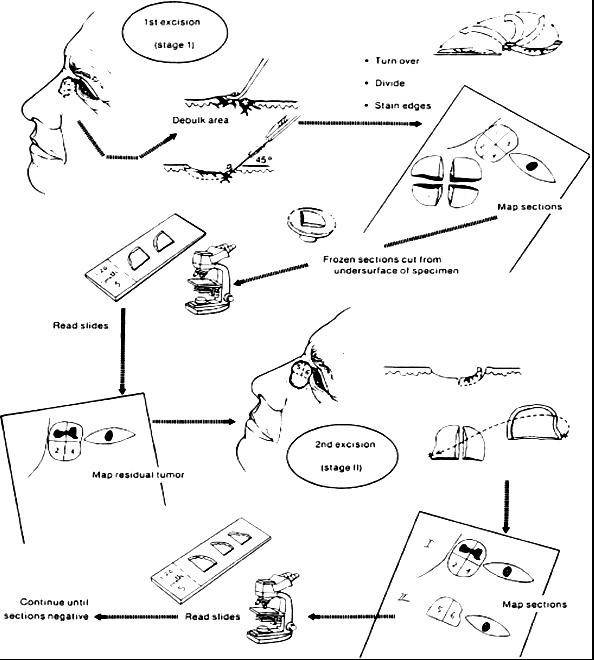
De dermatoloog onderzoekt of er nog tumorcellen aanwezig zijn in de stukjes weggesneden huid. Als er nog tumorcellen achter zijn gebleven, dan kunnen ze met de gecomputeriseerde kaart gelokaliseerd worden. Een volgende laag weefsel wordt dan verwijderd alleen daar waar zich nog tumor bevond. De procedure herhaald zich totdat er in het hele wondvlak geen kankercellen meer zitten. Enerzijds bent U zo zeker mogelijk dat de kanker geheel verwijderd is, anderzijds kan op deze manier zo veel mogelijk normale, gezonde omringende huid behouden blijven.
Duur van de operatie
Het verwijderen en bewerken van elke laag weefsel duurt ongeveer anderhalf uur. De operatie zelf duurt meestal niet langer dan 15 minuten. De rest van de tijd is nodig om het materiaal te bewerken, coupes te snijden en te beoordelen. De operatie wordt vrijwel altijd voltooid na verwijdering van twee of drie lagen weefsel (stadia genaamd). We beginnen de behandeling meestal vroeg in de ochtend zodat deze dezelfde dag kan worden beëindigd. Soms is de tumor echter zo uitgebreid dat de operatie de volgende dag voortgezet wordt.
De hele Mohsoperatie kan een paar uur tot een hele dag in beslag nemen. Tussen de operaties door kunt u rusten, lezen of op uw laptop werken. Wanneer u tijdens de lunch bij ons bent, bestellen wij een broodje voor u. U mag ook een eigen lunch meenemen. Koffie, thee en fris zijn voorzien. Voor uw rust en die van de andere patiënten, vragen wij u slechts 1 begeleider mee te nemen.
Wondbehandeling
Na de Mohs behandeling zult U een wond hebben. Deze wond kan op verschillende manieren worden behandeld. De keuze van de wondbehandeling is afhankelijk van het best mogelijke esthetische resultaat en de moeite die U er zelf voor over heeft.
De reconstructies worden toegelicht onder Reconstructie defecten gelaat en hoofd hals gebied.
De Mohstechniek wordt voornamelijk gebruikt om huidkanker met een onvoorspelbaar groeipatroon in het gelaat te opereren. Dit kan betekenen dat het ontstane defect groter is dan U zich had voorgesteld. U kunt er echter zeker van zijn dat er geen overtollige gezonde huid is weggenomen, aangezien we ons laten leiden door de microscoop en alleen daar huid wegnemen waar huidkanker zich bevindt.
De behandeling van huidkanker
Hier leest u meer over huidtumoren en de behandeling daarvan.
De eerste behandeling van huidkanker slaagt bij meer dan 90% van de patienten. De meest voorkomende behandelmethoden zijn:
- Operatief chirurgisch uitsnijden (excisie)
- Wegbranden met een elektrische naald (electrodissecatie)
- Bevriezen (cryochirurgie)
- Bestraling (rontgenstralen)
- Licht therapie
- Cel dodende zalf
Een groot verschil tussen deze zes behandel methoden is het feit dat alleen bij de eerste (operatief uitsnijden ) een stukje weefsel beschikbaar is om onderzocht te worden. Aleen dan kan, meestal door de patholoog, een inschatting worden gemaakt of de tumor geheel verwijderd is.
Mohs chirurgie
Mohs chirurgie is een moderne en ons inziens betere variant op het bekende chirurgisch uitsnijden. Hierbij word van het weefsel stukje alle randen beoordeeld. Dat geeft meer zekerheid dan de boven genoemde inschatting.
Ook kan zuiniger worden weg gesneden. Daarnaast kunnen we U, in meeste gevallen, de dag van de behandeling, de geruststelling geven dat de kwaadaardige plek geheel verwijderd is. Wel is voor Mohs-chirurgie een hoog opgeleid medisch team nodig.
Keuze van de methode
De methode die gekozen wordt, hangt af van een aantal factoren, zoals het type en de grootte van de tumor, de plaats, eventuele eerdere behandeling en Uw eigen wensen.
De resultaten van verschillende behandel methoden varieert sterk. De juiste behandeling bij de juiste tumor is daarbij erg bepalend.
Licht therapie en cel dodende zalf als mede bevriezen is alleen bij oppervlakkig groeiend basaalcelcarcinoom geïndiceerd. Het basaal cel carcinoom is tegenwoordig bij 95-98 % van e patiënten te genezen. Het plaveiselcelcarcinoom is agressiever en ligt de genezing lager rond de 90 a 95%.
Richtlijn
In de Nederland is in 2007 een richtlijn opgesteld voor de behandeling van oa basaalcel carcinomen van de huid.
Alle betrokken specialistiche verenigingen hebben daaraan mee gewerkt. Drs. Vuyk heeft namens de Nederlandse vereniging van Keel, Neus, Oorheelkunde en Heelkunde van het Hoofd Hals gebied die richtlijn mede opgesteld.
Operatie is eerste keuze in de behandeling. Bestralen, dat een mindere genezingskans heeft, is gereserveerd voor specifieke problemen, oa voor patienten die niet geopereerd kunnen worden. Mohs chirurgie is in hoge mate succesvol mn voor agresievere tumoren en tumoren die terug zijn gekomen na eerdere behandeling. In het gezicht vindt deze techniek mn haar toepassing op aesthetisch belangrijke gebieden zoals neus, oor, oogleden wenkbrauw lip etc.
Succespercentage na meerdere behandelingen
Het is mogelijk dat U een of meerdere van deze behandelingen heeft ondergaan voordat U met de Mohs-chirurgie behandeld wordt.
Als een huidtumor behandeld is met een van de bovengenoemde technieken en terugkomt, geeft opnieuw behandelen met deze methode slechts een succespercentage van 50%. Bij de Mohs-chirurgie slaagt de behandeling - zelfs bij teruggekeerde afwijkingen - bij 97 tot 98 van de 100 patiënten.
De operatie
U kunt zich voorbereiden op uw operatie door alles goed door de nemen. Doordat u weet wat er komen gaat en wat u zelf kunt doen is al een deel van de voorbereiding gedaan.
Voorbereiding
Op de polikliniek zal uw arts de operatie en de wondbehandeling met u bespreken. Ook ontmoet u de verpleegkundige die u begeleidt, ontmoeten. Als het goed is heeft u uw medicatie vermeldt en is die ook besproken ten aanzien van de chirurgische procedure.
De beste manier om u op Mohs-chirurgie voor te bereiden is een goede nachtrust. Meestal moet u nuchter naar het ziekenhuis te komen. Uw arts zal u hierover inlichten. De operatie vindt meestal op één dag plaats. Omdat u waarschijnlijk de hele dag in de kliniek bent, is het verstandig om een boek of tijdschrift mee te nemen. Het is prettig als iemand u op de dag van de operatie kan begeleiden.
De dag van de operatie
U meldt zich in Vleuten in onze kliniek. De verpleegkundige ontvangt u en begeleidt u naar de operatiekamer.
Nadat u op de poliklinische operatietafel heeft plaatsgenomen, wordt samen met u de juiste plek aangewezen. U krijgt van de specialist plaatselijke verdoving zodat u tijdens de behandeling zo min mogelijk pijn voelt. Het aanbrengen van de prik kan echt oncomfortabel cq ook pijnlijk zijn. Als het hele gebied verdoofd is, wordt een laagje weefsel met de huidkanker verwijderd. Een eventueel bloedend vaatje wordt dicht gebrand.
De verwijderde laag weefsel wordt in kaart gebracht en in dunne plakjes gesneden. U krijgt van de verpleegster een licht drukverband op de wond. U kunt in een andere ruimte wachten op de uitslag. Het duurt anderhalf uur voordat de coupes zijn bewerkt en bestudeerd door de dermatoloog. Meestal omvat de behandeling een tot twee, zelden drie stadia. Elk stadium betekent weer een uitsnijding en microscopisch onderzoek van het huidstukje met kanker. De behandeling kan veelal op één dag plaatsvinden.
Indien de huidkanker volledig verwijderd is, neemt U weer plaats in de operatiestoel en overleggen wij samen met U de mogelijkheden om de wond te sluiten.Hoe de wond het beste gesloten cq gereconstrueerd kan wordenhangt zoals besproken sterk af van de plaats en grootte van het defect en uw eigen wensen.
Na de operatie
De risico's
Het risico op een ernstige complicatie is minimaal. Indien u allergisch bent voor verdovingsvloeistof, dient u dat tevoren te melden.
Pijn
De meeste patiënten hebben weinig pijnklachten. Wilt u pijnstillers innemen, gebruik dan geen aspirine of bloedverdunnende medicijnen, hierdoor kan de wond weer gaan bloeden. Paracetamol als pijnstiller voldoet over het algemeen goed, u mag elke vier uur twee tabletten van 500 mg slikken. Sterkere pijnmedicatie is zelden nodig.
Nabloeding
Er komt bloed onder het verband uit. Duw met de vlakke hand gedurende 20 minuten continu stevig op het verband. Indien het bloeden niet stopt, duwt u opnieuw 20 minuten op het verband, zonder lost te laten.
Heel zelden ontstaat er na de operatie een nabloeding. Door 20 minuten met vlakke hand op het verband of een gaasje op de wond te drukken zal het bloeden vrijwel altijd stoppen. Laat de druk niet los tijdens deze periode. Als de bloeding na 20 minuten druk niet is gestopt, duwt u opnieuw 20 minuten op het verband, zonder lost te laten. Indien het blijft bloeden,neemt U met ons of met uw huisarts of dichtbij zijnde EHBO contact op.
Infectie
Rond de wond kan een rood gebied ontstaan. Dit is normaal en duidt meestal niet op een infectie. Als de roodheid niet binnen twee tot drie dagen over gaat en de wond een vieze afscheiding begint te vertonen, dan moet u uw arts waarschuwen.
Jeuk en roodheid
Pleisters kunnen een allergische reactie geven, waardoor jeuk en roodheid rond de wond ontstaat. Vervang de pleisters dan door anti-allergische tape (verkrijgbaar bij de apotheek). Meld het ons als U voor controle op de polikliniek komt.
Zwelling en blauwe verkleuring
Na een operatie is het ontstaan van zwellingen en blauwe plekken normaal. Dit komt vooral voor bij operaties rond de ogen. Zo nodig kunt u de eerste vierentwintig uur na de operatie een ijscompres op de wond leggen, waardoor de zwelling zal afnemen. Binnen vier tot vijf dagen na de operatie beginnen de zwellingen en de verkleuringen weg te trekken.
Verdoofd gevoel
Nog al eens voelt het gebied van de operatie verdoofd aan. Dit verdoofde gevoel kan enkele maanden aanhouden. In een aantal gevallen is dit permanent. Mocht u hier last van hebben, bespreek dit dan met uw arts.
Litteken
Al het mogelijke zal gedaan worden om een zo goed mogelijk esthetisch resultaat te bereiken, maar u zult altijd een litteken zien. U heeft de tumor als het ware ingeruild voor een litteken, waarbij wij streven naar zo min mogelijk opvallend litteken. Een goede wondverzorging bevordert het ontstaan van een goed litteken. We zullen de wondverzorging dan ook uitgebreid met u bespreken.
Enkele leefregels voor na de operatie
- Gedurende de eerste week na de ingreep: doe rustig aan, til geen zware zaken, buk niet naar voren, doe niet aan sport, vermijd fors zweten.
- Indien u in het gelaat geopereerd bent, kunt u best slapen met het hoofdeinde omhoog.
- De wond mag gewoon nat worden, ook als het verband nog niet verwijderd is, u mag douchen en uw haren wassen. Echt geloof me, hiermee hebben we 25 jaar ervaring. Het is zelfs beter dat de wond schoon spoelt.
- Bij pijn mag u elke vier uur twee tabletten paracetamol (500 mg) gebruiken. Neem geen aspirine of acetylsalicylzuur in.
- Als u een wond rond de lip heeft, vermijd dan voedsel waar u veel op moet kauwen.
- Stop met roken. Het is een goed moment.
Neem contact met ons op of met uw huisarts of ehbo als:
- Als de wond de tweede dag nog steeds bloedt
- Als de wond steeds pijnlijker word en er slechter uitziet, in plaats van beter (toenemende pijn, roodheid, warmte en afscheiding)
Wondverzorging
De belangrijkste leidraad is om de wond en hechtingen vochtig te houden Het is belangrijk dat er zo min mogelijk korsten op het wondgebied komen. Een zalf kan de korstvorming verzachten. Breng twee- tot viermaal per dag een kleine laag van deze zalf aan om de wond vochtig te houden. De eerste week word meestal en antibiotica zalf als Fucidine gebruikt.
Wondverzorging bij een open wond
Verwijder losse korstjes of bloed met een schoon washandje en water. Doe dit de eerste vijf dagen tweemaal per dag. Breng twee- tot viermaal per dag een kleine laag Fucidine antibioticazalf aan. Nadat U zalf heeft aangebracht kunt de wond met verbandgaas (bvTelfa) en pleisters bedekt houden. Overdag en s'nachts. Nogmaals, voor de genezing van de wond is het belangrijk dat de wond vochtig blijft.
Wondverzorging bij hechtingen
Spoel de hechtingen elke dag schoon met water en breng Fucidine zalf op de hechtingen vochtig te houden. Dit is nodig omdat een aantal oplosbare hechtingen alleen maar in een vochtig milieu oplost. De hechtingen zelf hoeven niet perse met verband bedekt te worden. Als u ze wel wilt bedekken, kunt U ook weer niet-plakkend verband (Telfa) en pleisters aanbrengen.
Wondverzorging bij een transplantaat
Als het transplantaat beweegt, kunnen de vaatjes niet ingroeien en bestaat de kans dat het transplantaat wordt afgestoten. Het is daarom belangrijk dat u het verband niet aanraakt;niet beweegt en niet verwijdert, tot u terugkomt op de polikliniek.
De donorplaats
Het gebied waar de huid vandaan is gehaald wordt de donorplaats genoemd. De verzorging van de wond na het uitnemen van een huidtransplantaat van volle dikte (rond het oor, wang-lip plooi, hals of voorhoofd) is hetzelfde als de verzorging bij hechtingen.
Als er bij U een stukje gespleten huid bij het been is weggehaald, is deze wond met een plastic-achtig verband bedekt. Dit verband fungeert als tweede huid. Hierdoor kan de wond zo goed mogelijk - in een vochtig milieu - genezen en kunnen bacterieën niet naar binnen.
Recepten
De benodigde recepten voor Telfa en Fucidine zalf en eventueel pijnstilling kunt u van ons krijgen.
Genezing van de huid en nacontrole
Genezing en uitrijping van het litteken kost tijd en kent verschillende fasen. In de fase direct na de operatie raakt het wond gebied gezwollen. De genezing komt steeds meer op gang waarbij een toenemend aantal cellen actief worden in het proces.
De wond
In de fase direct na de operatie raakt het wondgebied gezwollen. De genezing komt steeds meer op gang waarbij een toenemend aantal cellen actief worden in het proces. Hierdoor kan het eerst vlakke incisie lijn cq litteken meer hobbelig en bobbelig worden. De kleur kan meer vurig en paarsachtig worden en strak trekken. Dat heeft zijn hoogtepunt bij twee a drie maanden. Dan dooft het genezing proces langzamerhand steeds meer uit.
De hechtingen die in de diepte worden gebruikt, lossen ook pas na twee tot drie maanden op. Een enkele keer werkt een dergelijke hechting zich door de huid naar buiten, deze kan eenvoudig verwijderd worden.
Genezing is een natuurlijk proces dat inderdaad wel een jaar in beslag kan nemen. Daarom kun je eigenlijk een litteken pas na een of twee jaar echt beoordelen.
Een wond die vanzelf geneest, kan in het begin ook wat paars van kleur zijn. Meestal duurt het vier tot zes weken voordat de wond genezen is, de genezingsduur is afhankelijk van de diepte en de grootte van de wond.
Huidtransplantaat
Een huidtransplantaat kan eerste dagen donkerpaars verkleuren en er kunnen korstjes op de randen ontstaan. De tweede week zal het transplantaat steeds iets roder worden. Dat heeft te maken met de ingroei van bloedvaatjes. Een enkele keer slaat het oppervlakkige deel van het transplantaat niet goed aan. Dat hoeft niet erg te zijn.
Een oppervlakkig deel dat niet is aangeslagen word vanzelf vervangen door nieuwe huid. Natuurlijk is het esthetisch niet gunstig als het hele transplantaat niet aan is geslagen. Eventueel kan dit dan later gecorrigeerd worden.
Nacontrole
Ook na totale genezing kan het zinvol zijn om elke zes maanden uw huid te laten controleren.
De arts zal naar uw wond kijken en controleren of er geen andere tumoren ontstaan. De arts die u heeft ingestuurd kan deze controles uitvoeren. De dermatoloog kan mede bepalen of uberhaupt verdere controle inderdaad zinvol is.
Voorkomen van huidtumoren
Preventie van huidkanker betekent ook preventie van huidveroudering. Voor beide geldt de zon als voornaamste veroorzaker. Naast zon spelen ook roken en sommige medicijnen een rol.
Kans op nieuwe huidtumoren
Nadat u een huidtumor heeft gehad, heeft u een hogere kans op een tweede tumor. De kans is ongeveer 1 op 40. De schade die de huid door de zon heeft gekregen kan niet teruggedraaid worden.
Er zijn echter een aantal voorzorgsmaatregelen die u kunt nemen om het ontstaan van een huidtumor tegen te gaan:
- gebruik tien minuten voordat u gaat zonnen een zonbeschermende creme (factor 30 of hoger)
- breng na het zwemmen de creme opnieuw aan (ook als dit volgens de fabrikant niet nodig is)
- draag een breedgerande hoed, een lang T-shirt en andere beschermende kleding
- ga niet uitgebreid zonnebaden.
Wat kunt u doen?
Aangezien u zelf iets kunt doen aan uw zonblootstelling en rookgedrag, geven we u enkele tips. De zon heeft de meest schadelijke werking op kinder- en tienerleeftijd. Dit betekent natuurlijk niet dat u zich op latere leeftijd niet meer moet beschermen!
Hoe beschermt u zich het best?
Blijf in de schaduwbescherm uw huid met kleding en een hoedsmeer zonnecrème
Alleen met deze 3 maatregelen bent u goed beschermd. Alleen zonnecrème smeren is onvoldoende, alleen in de schaduw blijven eveneens en ook met kleding en hoed blijven er delen van de huid onbeschermd.
Smeer zonnecrème vóór u in de zon gaat en herhaal het smeren om de paar uur
Meer informatie
Door op onderstaande links te klikken, vindt u meer informatie over:
- zonlicht en de huid: verstandig omgaan met de zon.
- zonlichtbeschadigingen (actinische keratosen).
Publicaties
De volgende publicaties hebben betrekking op Mohs Chirurgie en huidkanker.
H.D. Vuyk & P.J.F.M. Lohuis:
Mohs micrographicsurgery for facial skin cancer>
P.G.J. ten Koppel, H.D. Vuyk en H.A.M.Neumann: Een huidschaaftechniek voor diagnostiek en behandeling van benigne en maligne huidtumoren in het aangezicht
Lees hierverder
H. D. Vuyk:Mohs Surgery for Non-Melanoma Facial Skin Cancers
Lees hier